A dor na coluna cervical, também chamada de dor no pescoço ou cervicalgia é muito frequente na população em geral. A maioria das pessoas acaba tendo algum sintoma semelhante em algum momento da vida.
Em grande parte dos casos é uma condição benigna e auto-limitada, isto é, de resolução espontânea em alguns dias. Os sintomas mais comuns são dor e rigidez no pescoço, podendo ou não irradiar para a região dos ombros e braços. As contraturas musculares e torcicolos podem indicar um simples processo agudo de esforço/má postura ou até mesmo uma condição clínica mais crônica subjacente como estenose/hérnia cervical que agudizou. A dor nesses casos comumente não é profunda, e é geralmente limitada aos músculos ao redor do pescoço. Muitas vezes, um lado é mais sintomático que o outro.
Esses fatores podem ou não estar associados, entretanto, muitas vezes, existe algum tipo de desgaste (doença degenerativa) da coluna presente. Esse desgaste ocorre com o passar dos anos, principalmente, nos discos intervertebrais, que são estruturas flexíveis, os amortecedores da coluna. Existem duas camadas que compõem o disco que sofrem desgastes diferentes. Uma mais externa chamada "ânulo fibroso”, um tipo de "capa” ao redor do disco. E outra mais interna chamada "núcleo pulposo”, um conteúdo maior e mais flexível (como um gel). Com o desgaste do disco, começam a ocorrer fissuras no ânulo fibroso até o seu rompimento com consequente deslocamento do núcleo culposo. Esse processo geralmente leva meses e anos para acontecer e pode gerar dor cervical desde a fase inicial de fissura do ânulo fibroso até a herniado do disco, com consequente dor no trajeto do nervo que pode estar sendo comprimido.
Da mesma forma, as vértebras (ossos) podem sofrer o desgaste, e nesse caso temos graus variados de degeneração da cartilagem (estrutura que permite aos ossos deslizarem entre si), inflamações (artrites) e alterações no formato ósseo (artrose). Todas essas alterações degenerativas do disco e do osso são irreversíveis, porém, elas podem ser controladas e evitadas se adequadamente tratadas. Na coluna, essas alterações podem criar alguns "osteófitos”(os famosos "bicos de papagaio”). Esse é um processo natural em todas as pessoas e é uma tentativa da coluna estabilizar o excesso de movimento que pode ocorrer com o desgaste dos ligamentos, desgaste dos discos e diminuição da massa muscular. A presença desses osteófitos ocupa espaço e pode comprimir áreas onde estão presentes estruturas nervosas, causando dor e, eventualmente, dormências, formigamentos e até fraqueza.
Normalmente, a estenose cervical (diminuição do espaço) e a espondilose cervical (artrose) ocorrem em faixas etárias acima dos 45-50 anos. Já, as doenças do disco são mais frequentes em pessoas entre 20 e 45 anos de idade. É nesta fase que o disco está mais flexível (hidratado e mole). A boa notícia é que a maioria das hérnias de disco podem resolver ou diminuir espontaneamente com o tempo. Uma minoria dos casos pode persistir, causando sintomas prolongados de dor e até problemas neurológicos. Nesses casos, pode ser necessário o tratamento cirúrgico. Casos mais raros de infecção ou tumores também podem estar presentes e sempre avaliados prontamente por um médico especialista em coluna.
Diagnóstico
História clínica
Durante sua visita ao profissional da área, ela fará perguntas e realizará alguns exames básicos. Isso é para tentar identificar a causa de sua dor e elaborar um plano de tratamento para você. Primeiro, o médico irá perguntar sobre seus sintomas atuais e os remédios que você já fez uso. Seu especialista em coluna também vai realizar exame físico e neurológico.
Exame físico
No exame físico, o médico irá observar sua postura, amplitude de movimento e condição física, observando qualquer movimento que lhe causa dor. O seu médico irá palpar sua coluna, observar a sua curvatura e alinhamento, e sinais de espasmo muscular. Também irá verificar a região dos ombros. No exame neurológico, seus reflexos serão testados, assim como a força muscular e serão observadas outras alterações neurológicas.
Exames complementares
Geralmente, o exame inicial de triagem é o Rx que pode mostrar espaços reduzidos ao nível dos discos, osteófitos, fraturas ou estenoses. A tomografia é o exame que tem a melhor definição para as estruturas ósseas, portanto, para visualizar uma fratura atípica ou mesmo uma malformação/deformidade no osso, ela é muito importante. A ressonância é o exame com melhor definição para as partes moles (discos, nervos, ligamentos e músculos). Para uma eventual avaliação da função de um nervo, pode ser necessária a realização de uma eletroneuromiografia.
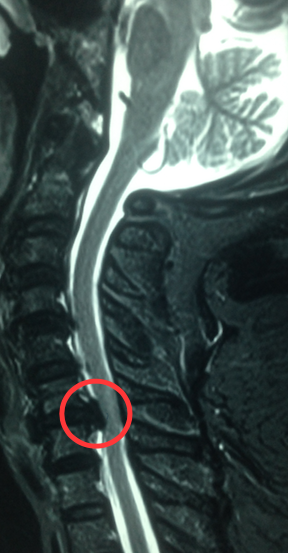
FIGURA 1. RESSÂNCIA MAGNÉTICA DE COLUNA CERVICAL, COM MULTIPLAS DISCOPATIAS CERVICAIS, COM DESTAQUE PARA AQUELA QUE CAUSA COMPRESSÃO NA MEDULA ESPINAL CERVICAL.
Tratamento
A maioria dos casos de dor cervical, mesmo que por desgastes, são tratadas de forma conservadora. Neste tipo de abordagem, utiliza-se, além de medicamentos para controle da dor e do espasmo muscular, fisioterapias e medidas de correção postural. Os colares cervicais, quando utilizados por poucos dias, podem contribuir neste processo.
As indicações de cirurgia para as doenças degenerativas cervicais são: déficit neurológico progressivo, mielopatia cervical, dor intratável clinicamente ou falha do tratamento conservador por 12 semanas. O tipo de procedimento depende de algumas variáveis como a condição clínica do paciente (idade, outras doenças, ocupação etc), a anatomia cervical, a gravidade da lesão e o número de níveis acometidos.
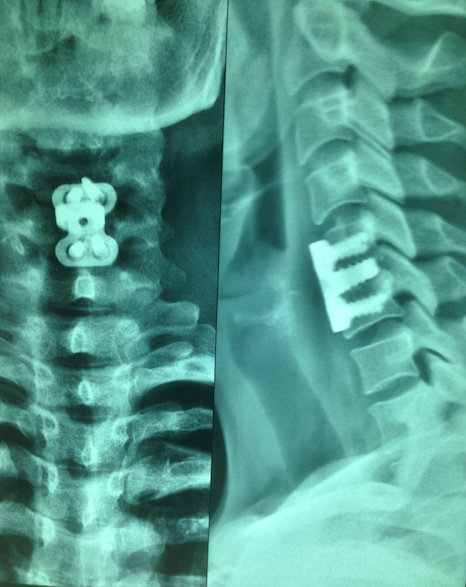
FIGURA 2. RAIO X DE CONTROLE PÓS OPERATÓRIO DE RETIRADA DE HÉRNIA DE DISCO CERVICAL, DEMONSTRANDO UM CAGE DE DISCO (DISPOSITIVO QUE SUBSTITUI O DISCO), COM PLACA CERVICAL ANTERIOR E PARAFUSOS.

